תפריט
כל מה שרציתם לדעת על ניתוח החלפת מפרק ירך: מידע מקצועי, הסברים, סרטוני וידיאו, המלצות, תמונות ועוד.
שיטות שונות להחלפת מפרק ירך – צפו בסרטון שבו מסביר ד''ר בנימין בנדר על השיטות
מטרות הניתוח להחלפת מפרק ירך
הניתוח להחלפת מפרק ירך נחשב לאחד מהשכיחים ביותר בתחום האורטופדיה [Total Hip Replacement].
מטרתו המרכזית היא הפחתה משמעותית בכאב ושיפור בתפקוד המפרק. במילים אחרות, המטרה היא לשפר את איכות חייהם של המטופלים, שנפגעה כתוצאה מכאבים ומקשיים בטווחי התנועה.
חשוב לציין שאחוזי ההצלחה בניתוח זה עומדים כיום על 95 אחוזים. מדובר באחוזים גבוהים במיוחד של הצלחה.
הפידבק שמתקבל מהמטופלים לאחר הניתוח הוא שהם זוכים לשיפור משמעותי באיכות חייהם, הם חשים בהפחתה משמעותית בכאבים, בשיפור טווחי המפרק, והם מסוגלים לבצע תנועות, אשר קודם לכן נלוו אליהם כאבים עזים.
מהן הבדיקות שתידרשו לעבור לפני ניתוח להחלפת מפרק הירך?
לפני הביקור במרפאת האורטופד המנתח יתבקש המטופל לעבור בדיקת רנטגן [רופא משפחה יכול לספק הפנייה לצילומי רנטגן] שיכללו:
- צילום אגן [AP] בעמידה
- צילום מפרק הירך [LAT]
ההמלצה לביצוע ניתוח החלפת מפרק ירך תינתן על־ידי רופא אורטופד מומחה. הרופא יבצע בדיקה להערכה מדויקת של האזור המנותח ושל מצבו הכללי של המטופל.
לאחר קבלת חוות דעת מקצועית לביצוע הניתוח – על סמך ההיסטוריה הרפואית, שאלות ספציפיות שמופנות למטופל, בדיקה פיזית וצילומי הרנטגן – יפנה הרופא את המטופל לביצוע הבדיקות הבאות:
- בדיקת דם: ספירת דם, כימיה [Total Protein ,Glucose, Albumin, Liver Functions, CREAT ,K ,NA], תפקודי כבד, תפקודי קרישה ו־CRP ESR
- בדיקת א.ק.ג, בדיקת דופק ולחץ דם
- צילומי הדמיה – צילום חזה ועמוד שדרה מותני
- תרבית אף מכל נחיר לצורך שלילת הימצאות חיידקים, כולל MRSA.
- בדיקות שתן לתרבית
בהתאם להיסטוריה הרפואית, ייתכן ותתבקשו לבצע בדיקות נוספות בהנחיית הרופא המנתח. אם אתם נוטלים תרופות באופן קבוע, יש לדווח על כך לרופא המטפל מבעוד מועד על מנת שינחה אתכם אם להמשיך ליטול את התרופות, או ינחה אתכם להפסקה או לשינוי בסוג התרופה.
ההכנות הנדרשות לפני ניתוח החלפת מפרק ירך
- כהכנה מקדימה מומלץ לחזק את שרירי מפרק הירך בעזרת תרגילים ייעודים, שאותם תקבלו מהרופא המנתח, ד"ר בנדר.
- מומלץ להימנע לחלוטין מעישון.
- ההמלצה לאנשים שמעשנים היא להפסיק לעשן כחודש לפני הניתוח.
- חשוב לדעת שהעישון מגביר את הסיכונים לסיבוכים בסביבת הפצע הניתוחי, שיבואו לידי ביטוי בצורה של זיהומים, כשל של איחוי הפצע וקרישיות יתר.
- אנשים שסובלים מסוכרת, חייבים לאזן את הסוכרת לפני הניתוח, על מנת למנוע זיהומים.
- אנשים שנוטלים מדללי דם על בסיס קבוע, עקב בעיות לב או בעיות נוירולוגיות, חייבים להתייעץ עם מומחה בתחום, ולבדוק האם ניתן להפסיק את השימוש במדללי הדם לתקופה שלפני הניתוח.
- לרוב נטילת אספירין אינה מפריעה למהלך התקין של הניתוח. לעומת זאת, את מדלל הדם קלקסן יש להפסיק 12 שעות לפני הניתוח. בנוגע לקומדין, יש להישמע להנחיית הקרדיולוג המטפל. לגבי, מדללי הדם – אליקביס ופרדקסה, ההמלצה היא להפסיק נטילתן 48 שעות לפני הניתוח.
- במשך היומיים שלפני הניתוח, יש לשטוף את הגוף, מכף רגל ועד ראש, בסבון מיוחד לחיטוי בתדירות של פעמיים ביום. את הסבון, ספטל־סקרב, תוכלו לקנות בבית מרקחת בהצגת מרשם, שתקבלו מראש מהרופא המנתח או מרופא המשפחה.
- אחרי רחצה עם ספטל־סקרב אפשר לסבן את הגוף גם בעזרת סבון רגיל, לנוחותכם.
- שמונה שעות לפני הניתוח יש לצום, ולהימנע משתייה, אוכל, קפה או לעיסת מסטיק.
- אם בתוצאות התרבית מופיעה צמיחה של חיידק, יש למרוח משחה מיוחדת לאף בשם בקטרובן [את המרשם תוכלו לקבל מרופא המשפחה או מהרופא המנתח]. על פעולת המריחה יש לחזור פעמיים ביום לפני הניתוח ובמשך שלושה שבועות לאחר הניתוח.
- אם מופיעה צמיחה של חיידק בשתן, יש ליטול אנטיביוטיקה לפני הניתוח [את המרשם תוכלו לקבל מרופא המשפחה או מהרופא המנתח].
החלפת מפרק ירך – כיצד זה קורה? ביקור במרפאה טרום ניתוח
לאחר שביצעתם את מכלול הבדיקות הנדרשות לפני הניתוח, עליכם להגיע למרפאת טרום הניתוח, שבה תיפגשו עם הרופא המרדים ועם האחות.
הרופא המרדים יבדוק את התוצאות של בדיקות התרביות, יעבור על מחלות הרקע, יבדוק תוצאות א.ק.ג, יבדוק צילום חזה, ישאב דגימת דם לגילוי סוג הדם והצלבה, וכן יסביר על סוג ההרדמה שהותאמה לכם.
מנותחים מעל גיל 70 יפגשו בנוסף עם רופא או אחות גריאטרית.
אחות ממרפאת טרום הרדמה תסביר על תהליך הקבלה לבית החולים ועל השחרור לאחר הניתוח.
תכנון הניתוח ומהלכו מתבצע על־ידי ד"ר בנימין בנדר באמצעות פלטפורמה ממוחשבת ומתקדמת. בתהליך זה יכניס ד"ר בנדר את נתוני בדיקת ההדמיה, המידע הרפואי כולל מחלות רקע, תרופות ואלרגיות, וכל אלה יתורגמו לתמונה הסופית.
השלב הזה חשוב למדי, ומאפשר לד"ר בנדר לבצע את הניתוח עם מידע מוקדם על המטופל ועל המפרק שיש לנתח, ומכאן גם מאפשר לו להגיע לדיוק רב יותר בזמן הניתוח.
יום הניתוח והאשפוז במחלקה
הניתוח להחלפת מפרק ירך מלווה באשפוז בבית החולים למשך כיומיים.
באופן כללי, אלה השלבים המרכזיים שמתקיימים ביום האשפוז מרגע קליטתכם ועד לשלב הניתוח:
- קבלה ראשונית של המנותח בבית החולים.
- כניסה וקליטה במחלקה על־ידי האחות.
- הכנת תיק מסמכים מלא למנותח.
- פגישה עם ד"ר בנדר.
- פגישה עם הרופא המרדים, שיבצע בפועל את ההרדמה.
- פגישה עם צוות האחיות של חדר הניתוח.
- ד"ר בנדר יסמן את הרגל שמיועדת לניתוח.
- תהליך הניתוח בחדר הניתוח.
הדגשים נוספים שחשוב להרחיב עליהם בתהליך הקבלה והניתוח:
בדיקת הרופא בשלב הראשוני נועדה לוודא שלא חל שינוי כלשהו במצבו של המטופל מאז הבדיקה האחרונה.
הניתוח להחלפת מפרק ירך יימשך כשעה עד שעה וחצי.
לאחר סיום הניתוח יועבר המטופל לחדר התאוששות, וישהה בהשגחה רפואית למשך כשעתיים. לאחר שבדיקת כל הפרמטרים הרפואיים יצביעו על יציבות, יוכל המטופל לעבור למחלקה, ולאחר כיומיים צפוי להשתחרר לביתו.
החלפת מפרק ירך סיבוכים
למרות שהנתונים העולמיים מצביעים על הצלחה באחוזים גבוהים מאוד בניתוח להחלפת מפרק ירך, קיימים לצד ההצלחות הרבות גם סיכונים וסכנות שעלולים להתרחש כתוצאה מבעיות בריאותיות של המנותחים, או בעקבות תגובה להרדמה, או כתוצאה מהליך כלשהו, שמתבצע בזמן הניתוח או לאחריו.
להלן מספר סכנות וסיבוכים נפוצים – זיהום, נטייה לפריקות של המפרק, חוסר יציבות, תופעה של נוקשות באזור המפרק, כאבים כרוניים, שברים, התרופפות, פגיעה בכלי הדם או פגיעה עצבית, א־סימטריה באורכן של הרגליים, צליעה, היווצרות קרישי דם ותסחיף ריאה, לימפאדמה – בצקת למפטית, וסיבוכים שנובעים מההרדמה ומעצם השפעת ההליך הניתוחי על גוף האדם.
על מנת למזער את הסיבוכים שלאחר הניתוח, מתקיימות בדיקות רפואיות שונות בהליך טרום הניתוח. יש לקחת בחשבון שמצבו הבריאותי של המטופל ישפיע באופן משמעותי על מידת הסיבוכים. במקרים מיוחדים יתבקשו המטופלים לערוך בדיקות מוקדמות נוספות אצל מומחים, כמו; בדיקת נירולוג, קרדיולוג, ראומטולוג, כלי דם ועוד.
כיצד מתבצעת החלפת מפרק ירך?
קיימות מספר שיטות וגישות לביצוע ניתוח להחלפת מפרק ירך. הגישה המסורתית ידועה בשם החלפת מפרק ירך אחורית. בשנים האחרונות התבססה שיטה נוספת אשר מכונה הגישה הקדמית [ THR – Direct Anterior Approach for Total Hip Replacement]. הניתוח בגישה זו נעשה בצורה זעיר פולשנית, בשיקום מהיר, באחוזי הצלחה גבוהים מאוד, ובעל יתרונות נוספים רבים.
בנוסף, במקרים שבהם מאובחנת בעיה בשני מפרקי הירך, ובהמלצת הרופא המומחה, ניתן לטפל בשני המפרקים בניתוח אחד בלבד.
לאחר שלבי קליטה מקדימים ביום הניתוח, הסברים ובדיקות חיוניות, תקבלו תרופה להרגעה על־ידי הרופא המרדים, על מנת להקל עליכם בתהליך הכניסה וההכנה לניתוח.
לרוב, ההרדמה המבוצעת היא הרדמה ספינלית, שניתנת כזריקה בגב – לחלל שעמוק מעט מההרדמה האפידורלית לחלל האפידורלי, זו שנהוגה בהיריון או ניתנות לצורך שיכוך כאבים.
בהרדמה ספינלית תהיה ההשפעה על מחצית הגוף שמנותח.
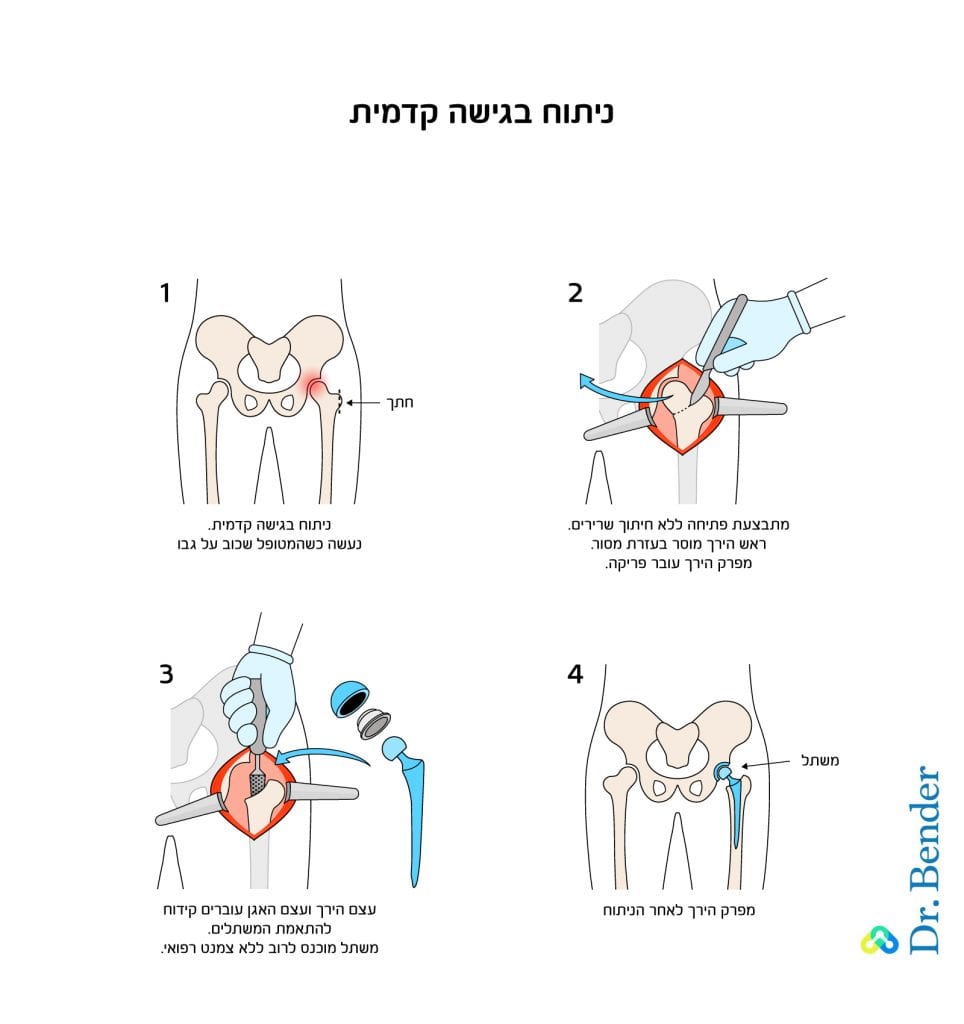
החלפת מפרק הירך שמבצע ד"ר בנדר נעשית בגישה הקדמית [גישה זעיר פולשנית], ותעשה בהתאמה למפרק המנותח ללא חיתוך של השרירים. בגישה זו ייעשה הניתוח בשכיבה על הגב, ויבוצע חתך קטן של כ־7 ס"מ. שינוי בגודל החתך יהיה בהתאם לצורכי הניתוח.
בגמר הניתוח תעשה תפירה של שכבת המעטפת [פסציה] של הירך, תפירה של תת העור בשכבה שמורכבת מתאי שומן. התפירה תעשה בשיטת התפרים הנמסים. עקב החתך הקטן נעשה שימוש בדבק מיוחד, שמדביק את שפתי החתך. שיטת תפירה זו אינה מצריכה הוצאת תפרים ובעלת נראות אסתטית טובה יותר, הן בגלל גודלה הקטן של הצלקת, והן מכיוון שהיא נעשית באמצעות הדבקה.
גישה קדמית למפרק הירך תוארה על־ידי ד"ר בנדר בספרות הרפואית, ופורסמה כמאמר וכפרק בספר מקצועי. כמו כן, הגישה של ד"ר בנדר פורסמה בספרו על החלפת מפרק ירך. הספר תורגם לסינית ולאיטלקית.
החלפת מפרק ירך בגישה קדמית
ניתוח החלפת מפרק ירך בגישה קדמית [ THR – Direct Anterior Approach for Total Hip Replacement] מוכר בשנים האחרונות כגישה המתקדמת והיעילה ביותר שקיימת בעולם הרפואה האורטופדית.
אחד היתרונות הבולטים ביותר בניתוח זה הוא ההתאוששות המהירה מהניתוח, והאפשרות לשוב לשגרה בזמן קצר יחסית, כאשר צורת הניתוח הזו מופחתת כאבים [ביחס לשיטות האחרות], ומאפשרת שיפור בולט ומשמעותי באיכות חייהם של המטופלים. הסיבה לכך היא שבניתוח זה, בניגוד לניתוח בגישה האחורית, לא חותכים שרירים או גידים, וההליך מתבצע בעזרת פיסוק של השרירים והרקמה לצדדים.
ניתוח בגישה הקדמית ידוע באחוזי הצלחה גבוהים במיוחד של 95 אחוזים, ומלווה בתחושת הקלה בכאב ובשיפור טווחי התנועה. החתך הנדרש לצורך הניתוח מסתכם בכ־7 ס"מ, וכעבור 3 עד 5 שעות בלבד מרגע סיום הניתוח מסוגלים רוב רובם של המטופלים לנוע [קימה והליכה] ללא הגבלה בתנועת האזור שנותח.
השיטה מאפשרת להשוות את אורכן של הרגליים בקלות רבה יותר, וזאת עקב ההשכבה על הגב בזמן הניתוח. כמו כן, מתאפשרת בדיקה של טווחי תנועה ויציבות טובים יותר. בשיטה זו יש אחוז פריקות נמוך. שיטה זו אינה דורשת הגבלות כלשהן למפרק הירך.
החלפת מפרק ירך אחורי
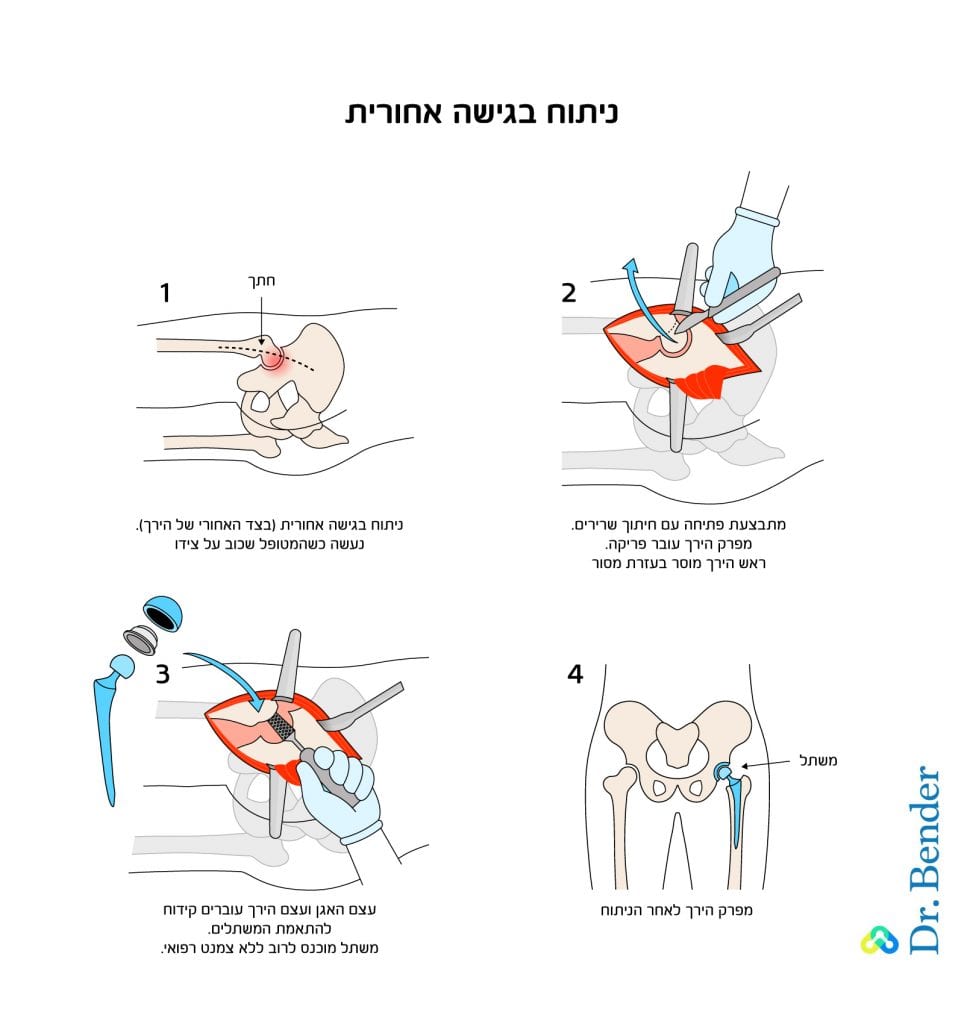
ניתוח החלפת מפרק ירך בגישה אחורית מתבצע בחלקו האחורי של הירך. בזמן הניתוח שוכב המטופל על הצד כדי לאפשר גישה לאזור המנותח. לצורך הניתוח נעשה חתך באורך של כ־15 ס"מ. ברוב המקרים נפער החתך באזור הירך לכיוון הישבן. הניתוח נעשה תוך חיתוך שרירים, ולאחר מכן תפירתם למקומם.
ההתאוששות מניתוח מפרק ירך בגישה האחורית נמשכת כחודש וחצי, ולאחריה נעשה תהליך מתמשך של שיקום. יש לציין שניתוח זה כרוך בסיכון גדול יותר להיווצרות אי שיווין באורכי הגפיים התחתונות וקיימת חשיפה לתופעה של פריקות.
עקב החשש לפריקות נדרשות לרוב הגבלות תנועה לירך למשך שישה שבועות. ניתוח החלפת מפרק ירך בגישה האחורית הוא הליך מוכר וידוע מזה שנים רבות, ונחשב עדיין לשיטה הנפוצה ביותר בעולם.
החלפת מפרק ירך בעזרת שולחן מתיחה
שיטת החלפת מפרק ירך בגישה קדמית בעזרת שולחן מתיחה פותחה על־ידי מומחים לשברי אגן, שהשתמשו בשולחן דומה לטיפול בשברים.
בשיטה זו הרגל המנותחת נקשרת אל השולחן, וטכנאי מיומן מצטרף לצוות בחדר הניתוח. היתרון בשיטה זו היא הקלה בגישה הניתוחית. אולם, לצד זה יש מקרים המצביעים על כך שהשיטה גוררת אחריה מקרים של שברים, וזאת בעקבות קשירת הרגל לשולחן המתיחה וסיבוב הקרסול והרגל במהלך הניתוח.
בנוסף, שיטה זו מקשה על השוואת אורכן של הרגליים, מכיוון שהרגל המנותחת קשורה. לצורך מדידה והשוואה של אורך הרגליים במהלך הניתוח יש הכרח לבצע צילומי הדמיה, על מנת להשוות את המפרק המנותח למפרק השני.
דרישות אלה מצריכות הוספת אנשי צוות לתהליך, ולצד זה מתווסף חיסרון גדול בשל חשיפת המטופל לקרינה. כמו כן, הוספת מספר רב של אנשים לחדר הניתוח מעלה באופן תיאורטי את הסיכוי לזיהומים.

החלפת מפרק ירך בגישה הצדדית
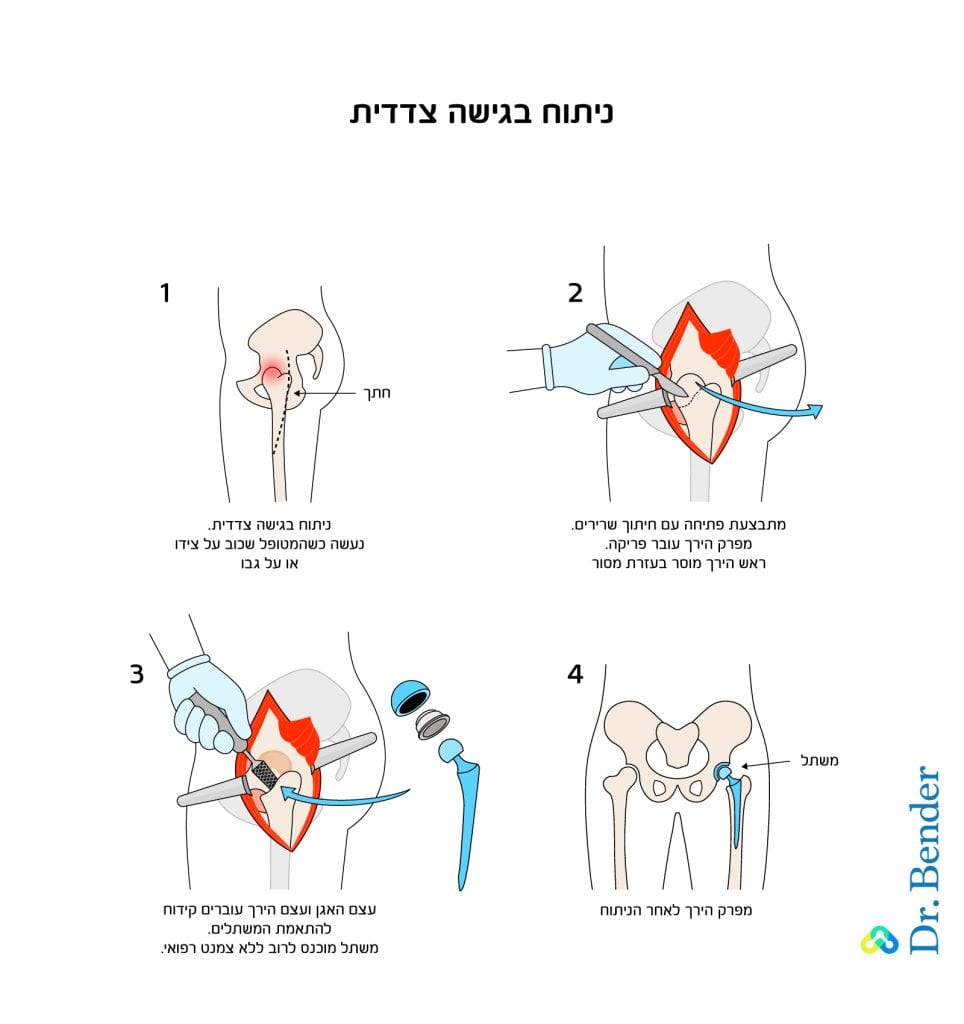
הניתוח להחלפת מפרק ירך בגישה הצדדית מתבצע לרוב כשהמטופל שוכב על הצד, ובמקרים מסוימים כשהוא שוכב על גבו, בהתאם לצורכי הטיפול.
בעת הניתוח נעשה חתך של השרירים הצדדיים, אשר מאפשר למנתח להגיע לאזורים נרחבים יותר באזור המפרק ולטפל בהם. מכאן שאורך החתך נעשה בהתאם לצורך הטיפולי.
בשלב האחרון מתבצעת תפירת השרירים למקומם.
היתרון בניתוח בגישה הצדדית הוא האפשרות לחזור על התהליך הניתוחי בהמשך, במידת הצורך. לצד זה, החיסרון הבולט בגישה הניתוחית הזו הוא הגדלת הסיכוי לסבול מתופעה של צליעה בעקבות הניתוח.
החלפה חלקית של מפרק הירך
ניתוח החלפה חלקי של מפרק הירך נועד לצורך תיקון מספר סוגי שברים במפרק, לרוב שברי צוואר או ירך בתזוזה. הניתוח מתאים גם לאנשים שמצבם הרפואי אינו טוב, וחייבים לעבור ניתוח קצר ומהיר יותר, או כאשר שקע מפרק הירך לא נפגע.
בניתוח זה מסירים את כדור [ראש] מפרק הירך, ומחליפים אותו בשתל, ללא החלפה או נגיעה בכיפת האגן. השתל מקובע באחת משתי הדרכים:
- השתל מקובע בעזרת צמנט רפואי.
- השתל מוכנס בלחץ. במקרה זה מצופה שהגוף יעטוף את השתל לשם שרידותו לאורך שנים.
הניתוח מתבצע בהרדמה כללית או אזורית, לשיקול דעתו המקצועית של הצוות המנתח. ההחלטה מתקבלת על רקע ההיסטוריה הרפואית, מצבו של המנותח, ופרמטרים נוספים שאותם שוקל הרופא בבדיקה המקדימה. כמו כן, נלקחות בחשבון העדפותיו האישיות של המטופל.
החלפת מפרק ירך דו־צדדי
ניתוח להחלפת מפרק ירך דו־צדדי בניתוח אחד מאפשר לאורטופדים מומחים לתת מענה למטופלים, שסובלים מבעיה בשני מפרקי הירך. ניתוח זה נעשה לרוב בשיטה הקדמית [שיטת זעיר פולשנית], כשהשיקום ממנו קצר באופן יחסי, וידוע כמופחת כאבים למנותח.
ניתוח בגישה קדמית נעשה כאשר המנותח שוכב על גבו, וכך מתאפשר לנתח מפרק אחד, ולאחר מכן לעבור למפרק השני, מבלי שיהיה צורך להזיז או להפוך את המטופל מצד לצד.
ההמלצה לבצע ניתוח החלפת שני מפרקי ירך בגישה הקדמית נעשית לאחר אבחון של שחיקה מתקדמת במפרקים, שמלווה בכאבים מתמשכים, בהגבלת תנועה ולעיתים גם בצליעה.
אוכלוסיית המנותחים להחלפת מפרק ירך דו־צדדי הם בראש ובראשונה אנשים שסובלים משחיקה בשני מפרקי הירך, ולכך מצטרפים אחד מהתנאים הבאים:
- בעלי סיכון ניתוחי נמוך
- אנשים עד גיל 80
- ערך BMI פחות מ־40
פיזיותרפיה אחרי החלפת מפרק ירך
למכתב סיכום הניתוח יצרף האורטופד המנתח הפניה לטיפולי פיזיותרפיה. את הטיפולים יש להתחיל ביום הניתוח.
כדאי לשריין את התור לטיפולי הפיזיותרפיה מראש, ובכך לוודא שתוכלו להיכנס לסדרת הטיפולים ללא עיכוב; במועד המומלץ.
בשבועות הראשונים יתבצע הטיפול בתדירות של שלושה עד חמישה טיפולים בשבוע. אולם לצד ההתקדמות בתהליך השיקום תופחת תדירות הטיפולים – תחילה לפעמיים בשבוע, לאחר מכן לפעם בשבוע, לפעם בשבועיים, ועד שיושגו היעדים שהצבתם לעצמכם בתחילת תהליך השיקום.
בתחילת התהליך יתמקדו הטיפולים בהגדלת טווחי התנועה, וכן בביצוע של פעולות תנועתיות שגרתיות בצורה קלה, כמו; דריכה על כף הרגל, הליכה עם קביים, קימה מהמיטה ועוד.
בהמשך, ובהתאם להגדרת היעדים באופן אישי, יחוזקו פעולות מורכבות יותר, ובכלל זה חזרה לפעילות ספורטיבית, שבה עסקו המטופלים לפני הניתוח.
יחסים אינטימיים אחרי החלפת מפרק ירך
ניתוח להחלפת מפרק ירך נועד לצורך שיפור איכות חייהם של המטופלים בכל אחד מתחומי החיים. מטרת הניתוח היא להשיב למטופל את יכולות טווח התנועה באזור האגן. ההמלצה על חזרה לשגרה בכל אחד מתחומי החיים תינתן באופן אינדיווידואלי למטופלים לאחר בדיקה רפואית מקיפה.
בעניין החזרה לקיום יחסי מין, באופן כללי, כשמדובר בניתוח בגישה קדמית למפרק ירך, אשר אינה מצריכה הגבלות למפרק, אין שום מניעה או מגבלה של זמן.
באיזה שלב נהוג להסיר את התפרים בעקבות ניתוח החלפת מפרק ירך
התפרים בניתוח בגישה הקדמית לא יתבצעו לרוב באמצעות סיכות, אלא בשיטת התפרים הנמסים, וזאת באמצעות דבק מיוחד לעור. בגישות אחרות של ניתוח למפרק הירך נעשה לרוב שימוש בסיכות.
ההמלצה היא להסיר את הסיכות כשבועיים עד שלושה שבועות לאחר הניתוח. הסרת התפרים נעשית בידי האחות בקופת החולים.
צורך בהליכון אחרי החלפת מפרק ירך
תהליך השיקום וההחלמה מניתוח החלפת מפרק ירך בשיטה הקדמית מתקדם בקצב מהיר ביחס לשיטות הניתוח הישנות. מהירות השיקום וההחלמה משתנה ממטופל אחד לשני, ולמרות שכבר בשבועות הראשונים רוב המטופלים חוזרים לבצע פעולות יום־יומיות שגורות, ידועה תופעה של עייפות טבעית, שכתוצאה ממנה עשויה להתרחש נפילה.
ההמלצה להשתמש בהליכון נועדה למנוע מצבים של מעידות בלתי צפויות, ולמנוע מצב של סיכון ופגיעה מיותרת כתוצאה מהנפילה. ההמלצה היא להיעזר בהליכון עד לביקורת הראשונה אצל הרופא, שבה תינתן המלצה להמשך השימוש בו.
לאחר הנחיית הרופא המנתח או הפיזיותרפיסט ניתן לעבור לתמיכה באמצעות מקל הליכה. לרוב ההנחיה באה לאחר כשבועיים, אך יש מנותחים שעושים זאת קודם לכן.
יש להשתמש בהליכון פשוט ביותר [להשכרת הליכון ניתן לפנות לארגון "יד שרה" – 6444*].
החלפת מפרק ירך - ניתוח חוזר
לניתוח החלפת מפרק ירך בשיטה הקדמית ידועים אחוזי הצלחה גבוהים במיוחד בניתוח הראשון – מדובר בכ־95 אחוזי הצלחה. עם זאת, ידועים מקרים של סיבוכים, שבחלקם יידרש לערוך ניתוח חוזר.
להלן מספר תסמינים שמצדיקים חזרה על הליך הניתוח:
- במקרה של זיהום, שמתרחש בעקבות הניתוח הראשון, או כתוצאה מהיווצרות של זיהום ממקור אחר בגוף, כמו; מהריאות, מדרכי השתן, טיפולים כירורגיים בשיניים או בלסת ועוד.
- כתוצאה מהתרופפות של המשתל או "דחיית המשתל". במקרה כזה ייתכן ויידרש לבצע ניתוח חוזר מוקדם מהמצופה.
- פציעה נוספת, שגורמת לשבר באזור המפרק לאחר תהליך ההחלמה. הטיפול בשברים אלה מאתגר, ולעיתים מלווה בתופעה של התרופפות השתל. לאחר אבחנה של רופא אורטופד תיבחן האפשרות לקיים ניתוח חוזר.
הפחתה בכאבים במפרק הירך ללא ניתוח
מטופלים שסובלים משחיקה ומכאבים במפרק הירך, אך אינם עומדים בקריטריונים להליך של ניתוח להחלפת מפרק הירך, מסיבות בריאותיות, מסיבות שעדיין אינם מצדיקות את הניתוח או שמעוניינים לדחות את המועד, יכולים להסתייע במספר שיטות להקלה על הכאב.
להלן מספר דרכים לעשות זאת:
- טיפול פיזיותרפיה
- סוגים שונים של טיפולים מתחום הרפואה המשלימה [לאחר אבחון יקבע סוג הטיפול].
- טיפולים תרופתיים להקלה ולשיכוך הכאב
- תוספי תזונה
- הזרקת סטרואידים – פחות מומלצת עקב תופעות הלואי והחמרה בפגיעה בסחוס לאחר הזרקה זו.
- שיטת טיפול שנמצאה כמועילה במיוחד היא הזרקת חומר ביולוגי PRP – Platelet-rich plasma therapy – פלזמה עשירה בטסיות דם. טיפול זה נעשה בצורה מבוקרת. הרופא האורטופד שואב בשלב הראשון מוורידי המטופל כמות דם של כ־30 עד 50 סמ"ק, אשר מועברת למכונת צנטריפוגה. בתהליך זה מיוצרת תמצית של פלסמה עשירה בטסיות. התמצית מוזרקת לאזור הפגוע לפי צורך. טסיות הדם מתפרקות ומשחררות הורמוני גדילה וחלבונים באזור הפגוע, ומסייעות בתיקון ובהתחדשות התאים.
- הזרקה של חומצה היאלורונית – חומר סיכה, שדומה לנוזל המפרק ומסייע לשימון המפרק, להפחתת הכאבים ולשיפור בתנועה.
אולי יעניין אותך: זריקות PRP
ביטוח לאומי - לאחר החלפת מפרק ירך
המוסד לביטוח לאומי משלם קצבאות לנכים ולבעלי מוגבלויות על בסיס אחוזי הנכות שנקבעו להם בוועדה הרפואית. בהתאם לכך, זכויות אלה חלות גם על אנשים שעברו ניתוח להחלפת מפרק ירך או ברך. בהחלטתה מתבססת הוועדה על הצגת מסמכים רפואיים עדכניים. רשימת המסמכים המתבקשת מתייחסת להגבלת כושר התנועה וטווחי התנועה.
החלפת מפרק ירך - שאלות נפוצות
שחיקת מפרק ירך נפוצה מאוד, ופוגעת באיכות חייהם של אנשים בשל כאבים בעוצמות שונות ובשל מגבלות בטווחי התנועה.
לעיתים תופעת השחיקה במפרק הירך יכולה לבוא לידי ביטוי באזור המפשעה או הברך, עד כדי תחושה מוטעית שמדובר בכאב שנובע מאותו אזור. לכן אבחון של רופא אורטופד נחוץ, וזאת כדי לברר את המקור האמיתי לבעיה.
קיימות מספר סיבות שעלולות לגרום לכאבים במפרק הירך, ולהלן מספר דוגמאות מרכזיות:
שברים ופציעות באזור מפרק הירך.
בקע מפשעתי או פמורלי [החלשות דופן הבטן].
תסמונת FAI [Femoraloacetabular Impingement Syndrome] – מגע לא תקין בין הירך לבין האגן, שעלול לגורם לקרעים של מעטפת המפרק [לברום] ובקיעות בסחוס. בהיעדר טיפול יכולה להיגרם עם הזמן שחיקה של מפרק הירך.
דלקת בגידים שסובבים את מפרק הירך [טנדניטיס ובורסיטיס].
תסמונות כאב ומחלות נוירולוגיות – נוירופטיה, פולינורפטיה ופיברומיאלגיה.
תסמונת AVN [נמק אוסקולרי של ראש הירך] – היעדר אספקה תקינה של דם לראש הירך.
בקרב האוכלוסייה המבוגרת הסיבה המרכזית לכאבים נובעת משחיקת הסחוס במפרק עצמו. תופעה זו מוכרת בשם אוסטוארטריטיס, שהינה שחיקת מפרק ניוונית.
כאב מוקרן – שחיקה של מפרק הירך יכולה להשפיע על מפרקים סמוכים, כגון הגב או הברך. זו הסיבה לכך שאנשים, שסובלים מכאבים באזורים אלה, סבורים לעיתים שזהו מקור הבעיה בעוד שהבעיה היא למעשה במפרק הירך. מצד שני, כאבי גב תחתון יכולים לבוא לידי ביטוי בכאבים שמוקרנים לחלק מהרגל או למפרק הירך.
ההמלצה להפנות מטופל לניתוח החלפת מפרק ירך מתבססת על חוות דעת רפואית של מומחה אורטופד להחלפת מפרקים, וניתנת על בסיס ההיסטוריה הרפואית, בדיקה פיזית, כולל עיון בצילומים.
הבדיקה הפיזית והמידע האישי חשובים ביותר. החלפת מפרק הירך תתבצע לאחר שמוצו הטיפולים הקיימים ללא ניתוח, כמו; תרופות נוגדות דלקת או כאב, טיפולי פיזיותרפיה או הזרקות בהתאם להמלצות של רופא אורטופד מומחה ברכיים וירך.
לאחר שכל אלה מוצו, ובמקרים שהמטופל מתלונן על כאבים במפרק עצמו או באזור המפרק, ומדווח על פגיעה בתנועה ועל ירידה באיכות החיים, ישקול הרופא אם להפנות את המטופל לניתוח. הנה מספר דוגמאות של תסמינים שעשויים לחזור על עצמם:
- קושי לשבת על כיסא למשך זמן ממושך.
- קושי לקום מישיבה.
- כאבים באזור המפשעה.
- צליעה.
- כאבים בזמן טיפוס במדרגות גבוהות; כאשר נדרשת הרמה גבוהה של הירך.
- קושי בתנועתיות, שדורשת מעבר מישיבה לעמידה, וכן בתנועתיות מורכבת יותר בכניסה לרכב וביציאה ממנו.
- קושי לבצע פעולות שדורשות כיפוף מפרק הירך, כמו לגרוב גרביים, לנעול נעליים ולקשור שרוכים [ללא קשר לבעיית עודף משקל].
כאמור, לא בכל מקרה ימליץ הרופא האורטופד על ניתוח להחלפת מפרק ירך. אולם ברגע שזו תהיה חוות הדעת, רצוי שלא לדחות את המועד.
דחיית הניתוח, שלא לצורך, עלולה לגרור אחריה החמרה נוספת במצבו של המטופל, שתבוא לידי ביטוי בהחמרת הכאבים ובסיבוכים נוספים, למשל השפעה על מפרקים סמוכים – עקמת בגב התחתון, עיוות ציר הברך, ופגיעה בשרירים העוטפים את מפרק הירך.
אחד היתרונות הבולטים בניתוח החלפת מפרק ירך בגישה הקדמית הוא ההתאוששות המהירה, והאפשרות לשוב לשגרה בזמן קצר יחסית. לאחר שהניתוח הסתיים, מועברים המטופלים לחדר התאוששות, ונדרשים להישאר להשגחה רפואית במשך כשעתיים. בזמן זה נערכות בדיקות לבחינת יציבות ולבדיקת פרמטרים רפואיים נוספים. לאחר מכן המנותח עובר למחלקה.
ביום הניתוח במחלקה מתחיל טיפול פיזיותרפיה. בעזרתו של הפיזיותרפיסט קם המטופל ממיטתו ומתחיל ללכת. כעבור יומיים של אשפוז יכול המטופל לשוב לביתו בסיוע מלווה.
בתהליך שיקומי, שמתקדם בקצב אישי של כל מטופל, נעשית חזרה הדרגתית לשגרה, ובדגש על ביצוע הפעולות היום־יומיות, כמו הליכה, קימה, ישיבה ועוד. הצפי הוא כי תוך מספר ימים ועד שבועיים יוכל המטופל לבצע את הפעולות השגורות באופן עצמאי, ולהתקדם לתרגול של פעולות מורכבות יותר, כמו פעילויות ספורטיביות.
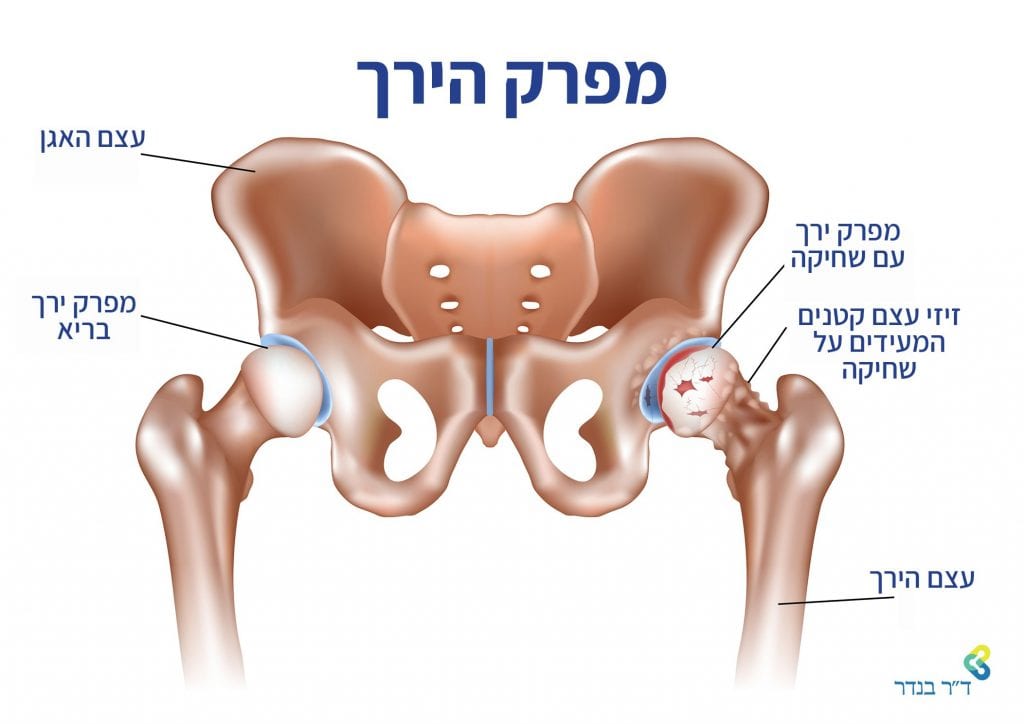
מפרק ירך תקין דומה במראהו לכלי הקדום – מכתש ועלי. מבנה המפרק כולל את קצה עצם הירך הכדורי [Femoral head], שמונח על מכתש אגן הירכיים [Acetabulum].
בניתוח להחלפת מפרק ירך מסירים את ראש הסחוס השחוק, ומכניסים במקומו משתל מלאכותי, שעשוי על בסיס אחד מצירופי החומרים הבאים: מתכת על פויליאטילן, קרמיקה על קרמיקה, קרמיקה על פוליאטילן או מתכת על מתכת.
קרמיקה היא חומר קשיח אשר שורד שנים רבות. ברוב המקרים מוכנס עם פוליאטילן פלסטיק קשיח.
למתכת על מתכת יתרונות של שרידות וחוזק, אולם קיימת תופעה של הפרשת יונים של מתכות כבדות למחזור הדם. דבר אשר מומלץ פחות לנשים בגיל הפוריות ולחולי כליות. בנוסף, חשוב לדעת שהרכב זה של משתל עלול ליצור תגובה של הגוף למשתל.
ברוב המקרים נעשה שימוש בשתלים מלאכותיים שעשויים מקרמיקה על קרמיקה או מקרמיקה על פוליאתילן. השתלים לרוב מוכנסים לגוף בלחץ, והגוף עוטף אותם לשם שרידות המשתל לאורך שנים. לעיתים בגילאים מבוגרים יותר, כאשר הביולוגיה או התגובה של הגוף למשתל נמוכה יותר, משתמשים בצמנט רפואי לשם קיבוע המשתלים.
בחירת מרכיבי השתל תעשה בידי המנתח במטרה לאפשר למטופל את כל טווחי התנועה לאחר הניתוח. לכל שתל יש אורך חיים משלו, ובעניין זה יש גם השפעה של תגובת הגוף לשתל. באופן כללי, ניתן לומר שברוב המקרים השתל עשוי לשרוד למעלה מ־20 שנה.
משך זמן הניתוח בפועל הוא כשעה עד שעה וחצי.
עם זאת, יש לקחת בחשבון שקודם לכן מתבצע תהליך קליטת המטופל, בדיקה והיערכות לקראת הניתוח.
כמו כן, בסיום תהליך הניתוח נדרש המטופל לשהות כשעתיים בהתאוששות.
הניתוח כולל מספר שלבים והם קליטה והכנת תיק המנותח, בדיקת אחות, פגישה עם המרדים ועם הרופא המנתח, הרדמה בחדר ניתוח, השכבה, רחצה וכיסוי, ולאחר מכן מתבצע הניתוח עצמו. לאחר מכן מועבר המנותח להתאוששות.
כלומר, מדובר על סך הכול של מספר שעות, שמוקדשות לצורך הניתוח. זמן השהות בבית חולים לאחר ניתוח הוא כיומיים [שני לילות].
ביום זה יישאר המטופל להשגחה רפואית במחלקה האורטופדית של בית החולים.
פעולות בסיסיות, למשל רחצה, יעשו בתמיכתה של אחות המחלקה.
האחות תחבוש את אזור הירך בתחבושת אלסטית.
מיום זה יחל תהליך של טיפול פיזיותרפיה, שמטרתו חיזוק שרירי הירך והגדלת טווחי התנועה. יש להמשיך בטיפול הפיזיותרפיה גם לאחר השחרור מבית החולים ובהתאם להנחיות הרופא.
התאמת רמת הפעילות הפיזית תלויה במצבו של המטופל ובמידת שיתוף הפעולה שלו. ביום שלמחרת הניתוח אפשר לקום מהמיטה, ולבצע הליכה קצרה בתמיכה של מלווה.
ההרדמה בניתוח להחלפת מפרק ירך – יכולה להיות כללית או אזורית [הרדמה ספינאלית], שניתנת למטופל באמצעות הזרקת חומר הרדמה אל החלל המצפה את חוט השדרה. ההחלטה בנוגע לסוג ההרדמה נמצאת בידיו של הרופא המנתח והמרדים, ועל בסיס שיקול דעתם, ומתקבלת בשקיפות מלאה מול המטופל.
היתרונות בהרדמה האזורית הם הרפיה מקסימלית של השרירים, אשר מאפשרת גישה פשוטה יותר של המנתח לאזור המפרק. כמו כן, קיימת השפעה של חומר ההרדמה על הרחבת כלי הדם ההיקפיים, אשר מצמצמת את הסיכון לאובדן דם במהלך הניתוח.
מנתונים רפואיים עולה כי בהרדמה ספינאלית [אזורית] מופחת הסיכוי להתרחשות של תסחיף ראיתי, וזאת בעקבות הרחבה של כלי הדם במהלך ההרדמה.
לאחר ניתוח החלפת מפרק ירך בגישה הקדמית, צפויה מסוגלות לקימה ולהליכה תוך מספר שעות לאחר ההתאוששות. בהמשך צפויים להופיע כאבים, במידת עוצמה משתנה ממטופל אחד לשני.
לפני השחרור מבית החולים תקבלו מהרופא המנתח מרשמים והסברים על משככי כאבים מומלצים. מטרת נטילתם היא למנוע מצב, שבו הכאבים פוגעים בתוכנית השיקום שמתבקשת לאחר מכן.
חלק מהמטופלים סובלים מבעיית עייפות לאחר הניתוח, אשר משפיעה על יציבותם, וכתוצאה מכך מתרחשות נפילות בלתי צפויות. לכן מומלץ להכין מראש את סביבת הבית לתנועה מופחתת, ולהסיר מכשולים מהדרך. בימים הראשונים שלאחר הניתוח רצוי להשתמש בהליכון, לצורך הגנה מפני נפילות. המלצה זו תקפה עד לבדיקת הביקורת הראשונה אצל האורטופד.
לאחר הניתוח מותאמת לכל מטופל תוכנית שיקום בעזרת תרגול פיזיותרפיה קבוע. יש להקפיד לבצע את התרגול, וכן להיצמד להנחיות הרופא האורטופד המנתח.
החזרה לשגרה תעשה בהדרגה, ובהתאם לאורח החיים הקודם [סוג העבודה ומאפייניה], וכן בהתאם לנתונים הבריאותיים האישיים של המטופל – היסטוריה רפואית, הנסיבות שהובילו לניתוח, מהלך הניתוח ועוד.
כמו כן, תתבקשו להישאר במעקב רפואי, על מנת לעקוב אחר תהליך ההחלמה והשיקום.
פעולת הרחצה תעשה בישיבה על כיסא פלסטיק שיונח באמבטיה, בכדי למנוע נפילות.
בניתוח החלפת מפרק ירך בגישה הקדמית כיוון החתך יכול להיות אורכי או רוחבי, ונעשה בהתאמה לקווי העור הטבעיים, ועל כן נוצרת צלקת עדינה, שמטושטשת בהדרגה בתהליך ההחלמה. החתך נעשה באורך של כ־7 ס"מ בלבד, ובסיום הניתוח נתפר באמצעות תפר פנימי נספג, ומעליו הדבקה של שפתי הפצע בדבק מיוחד. לא נעשה שימוש בסיכות, ולכן אין צורך בהסרתן.
בגישה האחורית ובגישה הצדדית נותרת לרוב צלקת גדולה יותר. התפרים לאחר הניתוח נעשים באמצעות סיכות, שיש צורך להסירן כעבור שבועיים ועד שלושה שבועות. הסרת התפרים תעשה בידי אחות בקופת החולים.
שיקום לאחר הניתוח הוא תהליך הדרגתי ואינדיבידואלי בהתאם למצבם הגופני של המטופלים ובהתאם לרקע הרפואי הקודם שיש להם. כמו כן, מתבסס השיקום על הנחיות הרופא המנתח. לרוב, אחת ההמלצות המרכזיות של הרופא תהיה לפנות לטיפולי שיקום באמצעות פיזיותרפיה.
מטרת הטיפולים הללו היא לסייע למנותחים לשוב בהקדם האפשרי לפעולות תנועתיות יום־יומיות, כמו קימה והליכה, להרחיב את טווחי התנועה, וכן למנוע היווצרותם של סיבוכים לאחר הניתוח.
לאחר שהושגו יעדי השיקום הראשונים של תנועה יום־יומית, יישאפו הפיזיותרפיסטים להשיב את המטופל לשגרה, שכוללת בתוכה פעילויות שביצע בעבר.
ההנחיה בנוגע למועד החזרה למקום העבודה תלויה במספר גורמים, ובהם ההיסטוריה הרפואית של המטופל, קצב ההחלמה והשיקום, וכן אופי העבודה, שבו עוסק המטופל.
בהתייחס לאלמנט העיסוק בלבד, החזרה לעבודה תתבצע באופן הבא:
- לעובדים במשרה משרדית, שנעשית ברובה בישיבה – תתאפשר החזרה תוך 4 עד 6 שבועות לאחר הניתוח.
- לעובדים שמשרתם מתבצעת ברוב שעות היום בעמידה או בנשיאת משאות, כמו; מוכרים בחנויות או דיילי מכירות, וכן מורים וגננות – ההמלצה לחזרה תהיה כעבור כ-6 עד 12 שבועות.
- במקרים של עבודה מאומצת, אשר כרוכה בהרמת משאות כבדים, כמו עבודת בניין, סדרנים של סחורות וכדומה – ההמלצה תהיה בהתאם למנותח ומחלות הרקע שלו.
יש לזכור שקצב ההחלמה משתנה בין אדם לאדם, ולכן התשובה לשאלת החזרה לשגרה תהיה כללית למדי. בנוסף, יש לזכור שהמאפיינים האישיותיים יהיו בעלי השפעה מכרעת בתהליך השיקום.
לאחר הניתוח נבנית תוכנית שיקום והחלמה אישית לכל מטופל ומטופלת. בשבועות הראשונים יינתן דגש לפעולות בסיסיות, כמו דריכה על כף הרגל, הליכה והדמיה של כניסה מהרכב ויציאה ממנו. לאחר שפעולות השיקום הללו התקיימו, ייתכן וימצא כי יש באפשרותו של המטופל לשוב לנהיגה עצמאית. בחלק מהמקרים, פעולה זו תאושר על־ידי הרופא האורטופד לאחר כ-4 עד 6 שבועות מיום הניתוח, וזאת לאחר שנמצא כי פעולת הרפלקסים תקינה, וכן נראה שהשרירים התחזקו.
עם זאת, יש לזכור שהנהיגה בהשפעת משככי כאבים חזקים, עשויה לפגוע בערנותו של הנהג. על כן, כל עוד נעשה שימוש במשככים מהסוג הזה, מומלץ להשהות את החזרה לשגרת נהיגה.
האוסטאופורוזיס מתאפיינת בירידה בצפיפות העצמות ופגיעה באיכותן. שכיחות המחלה עולה עם הגיל ומושפעת גם משינויים הורמונליים. במחלת שלד זו תהיה נטייה מוגברת לשברים בעקבות פציעות, מכיוון שהעצמות שבריריות ופריכיות.
אוסטוארטריטיס היא תופעה של שחיקת רקמת הסחוס, שנמצאת בקצה עצמות המפרק, בחיבור שבין העצמות. במקרה של שחיקת סחוס במפרק הירך, בחיבור בין ראש הירך לאגן, תהיה פגיעה בטווחי התנועה וכאבים באזור זה.
לאחר ניתוח החלפת מפרק הירך יש להתייעץ עם רופא אורטופד ועם הפיזיותרפיסט המטפל, על מנת לקבוע את אופי הפעילות הגופנית ואת קצב החזרה לפעילויות השונות.
ההמלצה היא לשוב לפעילות גופנית בצורה מדורגת. בשלב הראשון תוגבל הפעילות להליכה, כאשר המטרה היא להגדיל את טווחי המרחק. בהמשך יהיה אפשר להוסיף פעילויות ספורטיביות נוספות כמו, שחייה, רכיבה על אופניים וריצה קלה. בשלב מתקדם יתאפשר לבצע פעילויות מאומצות יותר.
ישנן סיבות שונות שגורמות לאבחנות שונות של פגיעה במפרק הירך. על פי רוב נגרמת שחיקה של הסחוס, שפוגעת באורח החיים, ובאה לידי ביטוי בפגיעה בטווחי התנועה ובכאבים.
הניתוחים להחלפת מפרק הירך נעשים באמצעות שלוש גישות מרכזיות: גישה קדמית [זעיר פולשנית], גישה צדדית וגישה אחורית. בנוסף, קיימת אפשרות לבצע ניתוח של שני מפרקי הירכיים בגישה הקדמית [גישה דו־צדדית]. התאמת שיטת הניתוח מתבססת על פרמטרים שונים, שנבחנים על־ידי האורטופד המנתח, ובהמלצתו יתבצע הניתוח הרלוונטי למקרה.
ד"ר בנימין בנדר מבצע את ניתוחי הירך בשיטות שונות, ומוביל בארץ את שיטת הניתוח החדשנית בגישה הקדמית [המאפשרת ניתוח מפרק ירך דו־צדדי].
טיפול זה מתייחס להליך שיקום, שמטרתו לחזק את שרירי המפרק והאגן, לשפר את טווחי התנועה באזור המפרק, לשפר את היציבות, ולחזק את המסוגלות של המטופל לנוע בעצמאות.
תהליך השיקום נעשה באמצעות טיפול פיזיותרפיה הדרגתי. בשבועות הראשונים ייעזר המטופל במכשירי הליכה, בהתחלה באמצעות הליכון ולאחר מכן באמצעות מקל הליכה. בהתאם להתקדמות השיקום יוכל לנוע בעצמאות מלאה.
החלפת מפרק ירך – המלצות
כיום מתאפשר למטופלים לבחור רופאים שיטפלו בבעייתם הרפואית, וכך גם במקרה של המלצה רפואית להחלפת מפרק ירך. בארץ מבצעים מספר מומחים את ניתוחי החלפת המפרק, ומכאן שמטופלים ניצבים לא פעם בפני רשימה ארוכה של מנתחים, וללא קצה חוט שיוביל אותם לבחירת הרופא המתאים.
כאשר מדובר באיבר חיוני וחשוב כל כך, כמו מפרק ירך, שפגיעה בו גורמת לכאבים ולירידה באיכות החיים, עולה החשיבות בבחירת מנתח מתאים ומנוסה לבעיה הרפואית הספציפית. לפני שתקבלו החלטה מומלץ לערוך בדיקה מקדימה על בסיס ההדגשים הבאים:
- לקרוא חוות דעת על אורטופדים מנתחים [קיימות המלצות רבות ברשת האינטרנט]. אומנם במבט ראשון ההמלצות נראות כביכול אותו דבר, אבל אם תעמיקו תוכלו לזהות את ההבדלים בין המנתחים, ואת ההדגשים שלהם בתהליך הניתוחי והטיפולי כאחד.
במקביל, תוכלו לשוחח עם אנשים שעברו ניתוח דומה, ולבקש מהם חוות דעת על התהליך הניתוחי ועל הצוות הרפואי שטיפל בהם, ובראשם הרופא המנתח. - לקרוא וללמוד דרכים לטיפול במפרק הירך. אלו שיטות טיפול קיימות ובמה כרוכה כל אחת מהן, וכן מה תהיינה ההשלכות בעקבות ההחלטה לנקוט באחת מהן. כשלב ראשוני לפני הפניה למומחה תוכלו על בסיס מידע זה לבחור בשיטה שעונה באופן כללי למצבכם.
- חפשו מה כתבו מנותחים על היחס הבין־אישי שנרקם בינם לבין הרופא המנתח והצוות. למרכיב התקשורת יש משמעות רבה לפני הניתוח, במהלכו ולאחריו. מידע זה תוכלו לקבל בעיקר מהמלצות ברשת האינטרנט, הרופאים אינם רשאים למסור מידע על מטופלים בשל השמירה על החיסיון הרפואי.